

治療内容
一般不妊治療(タイミング法、人工授精)
多くの患者様は、できるだけ負担の少ないこの一般治療から開始となります。
一般不妊治療に必須な3要件
- 排卵がある
- 卵管が通っている
- 精子の状態がよい
タイミング法
排卵日を予測し、性交渉のタイミングを指導します。排卵日の予測には、経腟超音波検査(経腟エコー)やホルモン測定などを用います。
大切なことは、妊娠率が最も上昇するのは、排卵日に性交渉を持つ時ではなく、排卵日の前々日と前日に性交渉を持つ時です。さらに、排卵5日前から排卵当日までに、3回以上性交渉をすると妊娠率が高くなります。
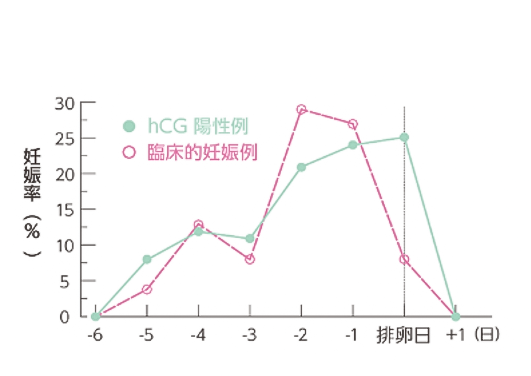
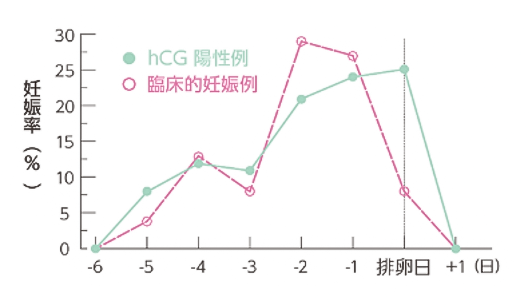
(Wilcox AJ.Weinberg CR. Baird DD:Post-ovulatOfy ageing of the human oocyte and embryo failure. Hum Reprod 1998:13:394-7 より引用)
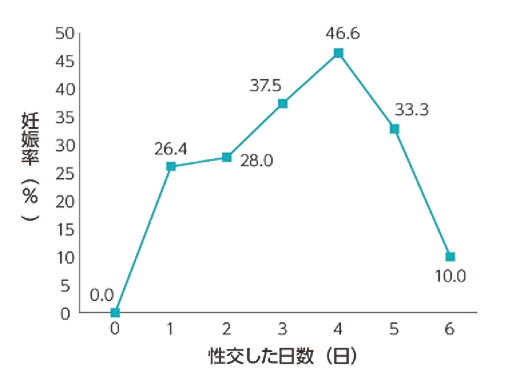
(8 Wilcox AJ. Weinberg CR. Baird DD:Timing of sexual intercourse in relation to ovulation-Effects on the Probability of Conception. Survival of the Pregnancy, and Sex of the Baby. N Engl J Med 1995:333:1517-21 より引用)
状況にもよりますが、3回から6回タイミング法を行っても妊娠に至らない場合はステップアップ(人工授精や高度生殖医療(一般体外受精、顕微授精))を考慮します。
人工授精
タイミング法で妊娠に至らない方、精液所見が不良な方、性交渉がうまく持てない方、抗精子抗体弱陽性の方などが適応となります。調整(洗浄と濃縮)した精液を、排卵に合わせて子宮内に注入する方法です。
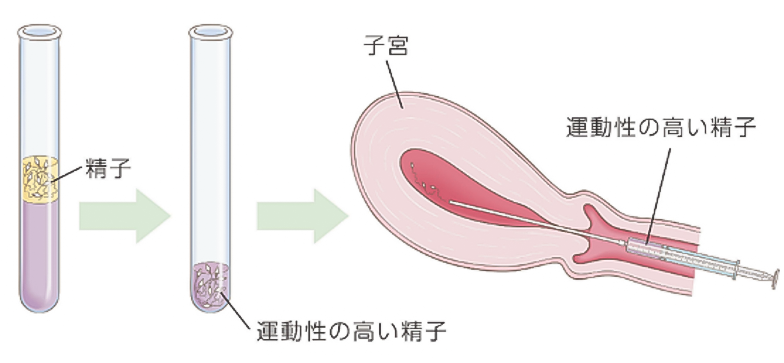
- 採取した精子を遠心分離法により、運動性の高い精子を回収して子宮内に注入します。
妊娠率は周期あたり5~10%と言われています(※40歳以上では3~5%)。累積妊娠率は40歳未満では約20%、40歳以上では約10~15% (※ともに約6回で頭打ちとなります)。
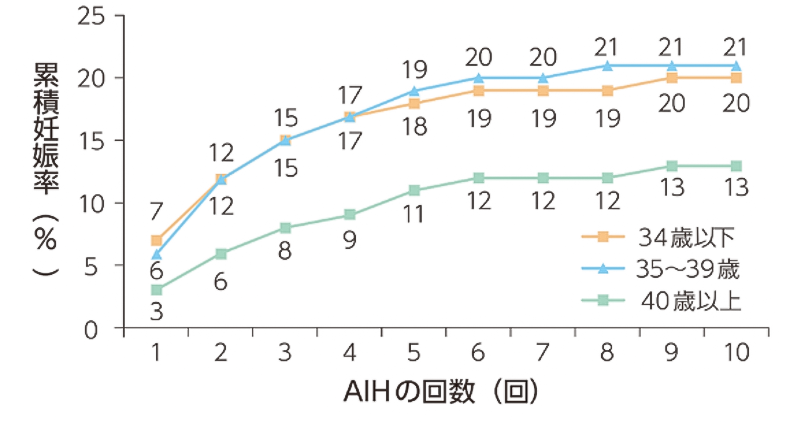
こちらも状況にもよりますが、上記のデータから3回から6回人工授精を行っても妊娠に至らない場合はステップアップ(高度生殖医療(一般体外受精、顕微授精))を考慮します。
排卵誘発剤
種々の原因により、排卵が起こらない、排卵が起こりにくい方がおられます。一般不妊治療においては排卵は必須要件の1つです。このため排卵誘発剤(内服薬、注射薬)を用いて、卵胞発育や排卵を助ける場合があります。
高度生殖医療(一般体外受精、顕微授精)
一般不妊治療を何度も行ったが妊娠しない方、卵管が閉塞している方、精子所見がよくない方などが適応になります。
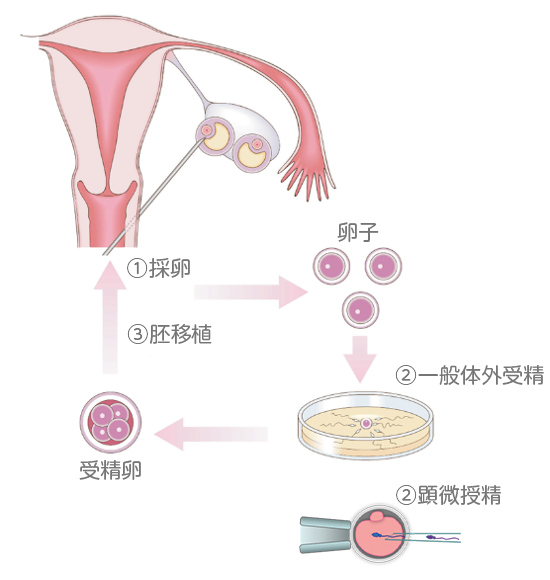
一般体外受精(cIVF:conventional IVF)
採卵により未受精卵を体外に取り出し、精子と共存させる(媒精)ことにより得られた受精卵を数日間培養し、発育した受精卵を患者様の子宮内へ戻します。子宮内に胚を戻すことを胚移植といいます。
顕微授精(ICSI:Intracytoplasmic sperm injection)
何らかの理由で一般体外受精では受精が起こらない場合、重度の精子所見不良を認める方などが適応となります。卵子の中に細い針を用いて、精子を1匹だけ人工的に入れ、受精卵を得る方法です。こちらの場合も一般体外受精の時と同様、得られた受精卵を数日間培養し、胚移植を行います。
調節卵巣刺激法/自然周期法・低卵巣刺激法
一度に多くの卵子を採卵することが、高度生殖医療において、妊娠率の増加につながります(沢山卵子が取れると質が悪くなるというわけではありません)。そのためには採卵に至るまでに沢山の卵胞・卵子を育てる必要があり、多くの場合、排卵誘発剤(内服薬、注射薬)を用います。
一方で、卵胞・卵子を育てるばかりでは排卵してしまい採卵できなくなるという事態になり得ます。そのため排卵を抑える薬剤(内服薬、注射薬、点鼻薬)を併用する場合があります。
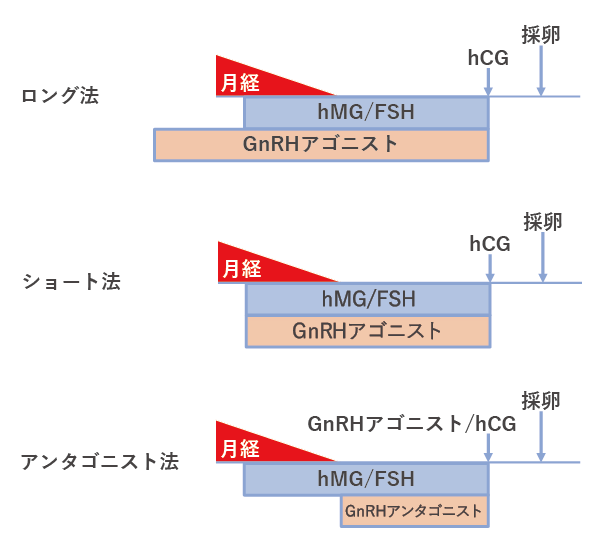
一般的にロング法、ショート法、GnRHアンタゴニスト法、PPOS(Progestin-primed Ovarian Stimulation)法やクロミフェン法などの呼称がありますが、これはあくまで排卵を抑える薬剤の種類や使い方を示しているものであり、実際の治療では排卵誘発剤の種類や用量も、多くの良好な卵子を獲得するにあたって重要となります。
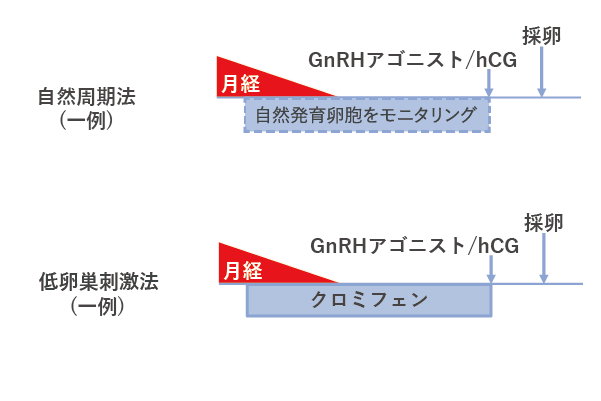
患者様によっては調節卵巣刺激法を選択したいと思っても、その方の卵巣の状態から選択できない、避けた方が望ましい場合や、これまで調節卵巣刺激法で思ったような成績が得られないなど様々な場合があります。その場合は自然周期法や、低卵巣刺激法などを考えます。
患者様にとって最も適切な卵子獲得方法を治療ごとに考えていきます。
調節卵巣刺激法
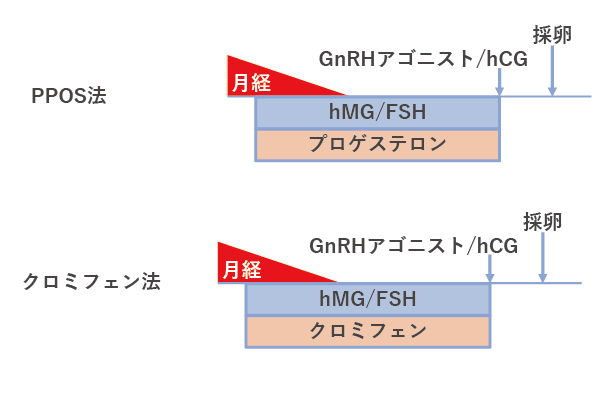
自然周期法・低卵巣刺激法
新鮮胚移植
採卵の2~5日後に行う胚移植です。後述する胚凍結・融解胚移植に比べて、凍結融解というストレスをかけない(融解後に生存しない場合や、凍結前に比べて胚状態の悪化の可能性があります)、胚凍結費用が要らない、妊娠した時もホルモン補充周期凍結胚移植よりも使用する薬剤ははるかに少なくて済むなどのメリットがあります。
一方でOHSS(卵巣過剰刺激症候群)リスクが高い場合や、子宮内膜の菲薄化がある場合は移植に適さないため胚凍結を行います。
胚凍結・凍結融解胚移植
採卵時に複数の卵子が獲得でき、複数の受精卵が得られた場合は凍結保存を行います(胚凍結)。初回の移植で妊娠に至らなかった場合、次回の治療はこの凍結胚を融解し、移植を行います(凍結融解胚移植)。つまり採卵からの再スタートではありません。また2人目、3人目ご希望の方の場合も、同様に凍結胚を融解し移植を行います。
その他、上述のように採卵時にOHSSを発症している場合や、子宮内膜の菲薄化がある場合、胚凍結を行います。
凍結融解胚移植の方法
凍結融解胚移植には、「ホルモン補充周期」「排卵周期」の2つの方法があります。
ホルモン補充周期
内膜を整えるため、ホルモン剤の内服/貼付/腟への挿入
- 利点
- 通院回数が少ない
- 移植の日程調整ができる
- 欠点
- 使用する薬剤の量/種類が多い
- キャンセルの際の費用負担が多い
排卵周期
内膜を整えるため、自らの卵胞発育/排卵の力を利用する
- 利点
- 薬剤はほとんど使用しない
- 費用負担がホルモン補充周期に比べて少ない
- 欠点
- 通院回数が増える(排卵日を特定するため)
- 移植の日程調整はできない
いずれの場合も内膜形成不十分の場合は、移植周期をキャンセルする可能性があります。また融解したすべての胚が生存するとは限りません。




